Скрининг слуха новорожденных
Авторы: Петер Беттхер и Барбара Богнер
Перевод: Эльвира Крамер
Введение
Цель модуля
В отличие от возможностей предыдущих поколений в настоящее время можно смело сказать, что для развития детей с врожденным нарушением слуха основной проблемой является не само нарушение слуха, а в большей степени момент его выявления и начала абилитации. Чем раньше выявляется нарушение слуха, тем выше шансы при его лечении. Успехи в развитии диагностики, техники и терапии дают возможность детям с нарушением слуха развиваться наравне с нормально слышащими детьми. Как правило, нарушение слуха не может быть излечено, однако существующие патологии не причинят ребенку вреда, если будут своевременно компенсированы.
Целью этого модуля является стремление пробудить понимание большого значения аудиологического скрининга новорожденных. Речь идет о том, чтобы предоставить родителям убедительные аргументы для того, почему ни в коем случае нельзя отказываться от проведения этого обследования. Будет разъяснено, почему раннее выявление нарушений слуха так важно и какие шансы напрямую связаны с ранней диагностикой и последующей абилитацией (ранним вмешательством). Также будет представлено, какие методы измерения применяются и какие условия необходимо учитывать дополнительно для успешного проведения неонатального скрининга слуха.
Методы
Читатели должны самостоятельно приобрести основные знания по неонатальному скринингу слуха. Они должны уметь использовать эти знания при консультировании родителей. Основные учебные цели сформулированы в начале каждой главы. Кроме того, читатели имеют возможность проверить свои вновь приобретенные знания, ответив на контрольные вопросы теста по каждой главе.
Глава 1 — Почему так важно раннее выявление нарушений слуха
Важнейшие цели обучения:
знать факторы риска нарушений слуха у детей раннего возраста;
знать, что аудиологический скрининг новорожденных является действенным и современным средством для раннего выявления нарушений слуха при рождении;
осознавать, что система слуха созревает в зависимости от предлагаемого ей раздражения;
понимать, что через ранний диагноз можно значительно уменьшить последствия нарушений слуха.
1.1 Факторы риска и частота нарушений слуха у детей раннего возраста
Из тысячи новорожденных примерно от одного до двух детей рождаются с патологией слуха или приобретают ее в период новорожденности. Не во всех случаях можно выяснить причину такого нарушения. Причиной примерно половины случаев появления нарушений слуха являются определенные факторы риска. Они могут возникать до рождения (пренатально), во время родов (перинально) или после рождения (постнатально). Потенциальными факторами риска являются (Хильдман 2008):
генетические дефекты, приводящие к частым проявлениям нарушений слуха в определенных семьях
генетические синдромы
аномалии развития головы, лица и ушей
инфекции во время беременности, например, краснуха, герпес, токсоплазмоз, цитомегалия
экстремальная незрелость при недоношенности (вес при рождении <1500 г)
при проведении искусственного дыхания длительное время (дольше 8 часов)
критическая гипербилирубинемия (сильно выраженная желтуха новорожденных)
применение ототоксичных медикаментов (наносящих вред внутреннему уху)
менингит (воспаление оболочки головного мозга)
все заболевания или состояния, при которых требуется нахождение ребенка в неонатальном отделении интенсивной терапии в течение 48 или более часов
При наличии одного из этих факторов риска можно исходить из того, что как минимум у 1-3 из 100 новорожденных наряду с другими заболеваниями может наблюдаться нарушение слуха.
1.2 Чувствительные фазы созревания слуховой системы
Слуховое восприятие при рождении развито не полностью. Для того, чтобы система слуха могла выполнять свою функцию в полном объеме, необходимо созревание слуховых путей после рождения. Эти процессы созревания протекают по определенным временным рамкам, чувствительным (критическим) периодам, имеющим разную продолжительность для различных процессов. Они протекают успешно лишь в том случае, если в этих фазах осуществляется соответствующая стимуляция и происходит стабилизация осознанных нейронных соединений через звуковое раздражение (Клинке 2008). Поэтому для лечения нарушений слуха у детей раннего возраста есть узкие временные рамки. Для предотвращения необратимых последствий необходимо начинать абилитацию не позднее окончания чувствительной (критической) фазы созревания системы слуха, примерно к завершению первого года жизни. Если лечение нарушений слуха у детей раннего возраста посредством слухопротезирования или слухоулучшающих операций начато не своевременно, т.е. в течение первых шести месяцев жизни, если профессиональное раннее вмешательство вводится не своевременно, то следствием этому могут стать нарушения речевого развития, задержки процесса обучения с эмоциональными, психосоциальными и когнитивными последствиями и проявлениями в семейной жизни ребенка, во время получения школьного образования и освоения профессией.
По статистике международных исследований нарушения слуха у детей без неонатального скрининга обычно выявляются в возрасте примерно 21-47 месяцев. Следовательно, лечение нарушений слуха у детей раннего возраста в большинстве случаев начинается уже после завершения чувствительной (критической) фазы созревания. Существует целый ряд подтверждений тому, что чем раньше начинается медицинское и техническое обеспечение детей с нарушением слуха, тем лучше они развиваются по всем параметрам развития. В их распоряжении своевременно появляются соответствующие средства, благодаря которым речевая система и система слухового восприятия слабослышащих детей может развиваться равноценно развитию нормально слышащих детей (Йошинаго-Итано 2003).
1.3 Заключение
Раннедетские врожденные нарушения слуха относительно часто сравнивались с другими врожденными заболеваниями в детском возрасте. Дети с нарушением слуха, как и все люди, располагают системой освоения слуховым восприятием. Поэтому они могут научиться слышать также, как и все остальные дети. Предпосылкой этому является диагностика нарушения слуха в течение первых 6 месяцев жизни и проведение раннего терапевтического вмешательства/абилитации.
1.4 Контрольный тест
Как часто проявляются нарушения слуха в младенческом возрасте?
а) Редко, наблюдаются примерно у одного до двух из 10 000 детей.
б) От случая к случаю, наблюдаются примерно у одного до двух из 3 000 детей.
в) Часто, наблюдаются примерно у одного до двух из 2 000 детей.
г) Очень часто, наблюдаются примерно у одного до двух из 1 000 детей. При наличии определенных факторов риска это число
может возрасти до 1-3 из 100 детей.
Дети появляются на свет с полностью сформированной и функционирующей системой слуха?
а) Да, обработка звуковых впечатлений у новорожденного протекает так же, как у взрослого человека.
б) Да, поэтому при помощи неонатального аудиологического скрининга можно легко отличить нормально слышащих детей от детей с нарушением слуха.
в) Нет, процесс созревания системы слуха продолжается после рождения. Но при этом нарушения слуха должны выявляться как можно раньше и через раннее вмешательство компенсироваться до завершения определенных критических фаз, в противном случае могут остаться необратимые последствия.
г) Нет, система слуха формируется на протяжении различных фаз примерно до 15-летнего возраста. Отсутствие тренировки слуха в первые годы жизни можно успешно наверстать позднее посредством терапевтических мероприятий.
Что закладывается в чувствительные (критические) фазы созревания системы слуха?
а) Улитка внутреннего уха с волосковыми (чувствительными) клетками.
б) Нейронные соединения между нервными клетками слухового канала и аудиторной корой головного мозга.
в) Соединение между наружным и внутренним ухом младенца.
г) Нервные каналы между правой и левой улитками внутреннего уха.
Когда нарушения слуха должны быть выявлены для последующего лечения и абилитации?
а) Как можно раньше, но не позднее 6-месячного возраста, т.к. созревание слуховой системы начинается еще в утробе матери, и дети с нарушением слуха появляются на свет уже с „дефицитом слухового тренинга“.
б) В течение первого года жизни, т.к. позднее фаза созревания завершается.
в) В 3-летнем возрасте, т.к. в детсадовском возрасте система слуха ребенка ставится перед комплексными требованиями функционирования.
г) Примерно в 18-месячном возрасте, т.к. в этот период ребенок начинает говорить первые слова и его система слухового восприятия может „тренироваться“ самостоятельно.
Правильные ответы: 1г, 2в, 3б, 4а
Глава 2 – Что такое аудиологический скрининг новорожденных?
Важнейшие цели обучения:
понимать, что является целью неонатального аудиологического скрининга;
знать, какие методы регистрации применяются;
знать возможные слабые места в процессе проведения скрининга;
быть в состоянии назвать адреса медицинских учреждений для последующей диагностики.
Аудиологический скрининг новорожденных является легко выполнимым обследованием, при котором автоматизированным методом подтверждается или не подтверждается нормальная функция органа слуха новорожденных. Скрининг представляет собой систематичный тест-отсев. Его целью является получение с наименьшими затратами более или менее достоверных данных о нормальной функции органа слуха. Поэтому при помощи неонатального скрининга слуха нельзя делать окончательные выводы о наличии нарушения функции. Непрохождение аудиологического скрининга еще не означает на 100%, что присутствует нарушение слуха. Скрининг может быть завершен положительным результатом, прерванной или не выполненной процедурой или же с результатом, требующим контрольного проведения теста. То есть при проведении скрининга происходит не идентификация заболевания, а подтверждается или не подтверждается нормальная функция органа. Наряду с неточностью при проведении обследования, системными и случайными ошибками при измерении нарушение функции слуха является лишь одной из ряда возможных причин в получении результатов теста, требующих повторного контроля. Положительный результат скрининга обозначается как PASS, отрицательный – как REFER или CONTROL.
2.1 Методы измерения
В последние годы получили признание два метода измерения для аудиологического скрининга новорожденных. Речь идет о регистрации задержанных вызванных отоакустических эмиссий (ЗВОАЭ) и автоматизированной регистрации коротколатентных слуховых вызванных потенциалов мозга (КСВП) (autonated auditory brainstem response = AABR).
2.1.1 Регистрация ЗВОАЭ
Метод ЗВОАЭ измеряет в переносном смысле „ответы внутреннего уха на звуковое раздражение“, а еще лучше: ответные сигналы наружных волосковых клеток во внутреннем ухе. Они обладают активными свойствами и сами производят звук, который генерируется через среднее ухо в наружный слуховой проход и регистрируется там при помощи микрофона. Для регистрации ЗВОАЭ используют вводимый в наружный слуховой проход зонд, в корпусе которого размещены миниатюрные телефон и микрофон. Через этот зонд в орган слуха посылается звуковой сигнал. При получении эмиссий можно исходить из того, что вероятная потеря слуха составляет не более 30 дБ. Так как в большинстве случаев функциональной патологии внутреннего уха функция наружных волосковых клеток нарушена (см. Модуль 2), то в таких случаях отоакустические эмиссии не могут быть зарегистрированы. Но эмиссии могут отсутствовать и по другим причинам, например, если зонд не достаточно хорошо размещен в наружном слуховом проходе или эмиссии перекрываются в микрофоне зонда другими звуковыми источниками в случае, если в помещении слишком шумно.
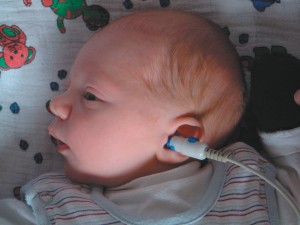
Обследование может проводиться на спящем или бодрствующем ребенке в очень спокойном состоянии – малыш не должен двигаться (илл.1). При проведении скрининга с помощью современных приборов при благоприятных условиях время измерения составляет примерно от 3 секунд до 1,5 минуты.
Иллюстрация 1: Регистрация отоакустических эмиссий (ОАЭ) в рамках проведения аудиологического скрининга новорожденных (Источник: Mack Medizintechnik)
2.1.2 Регистрация КСВП
Метод КСВП регистрирует в переносном смысле „ответы ствола мозга на звуковое раздражение“. При этом методе через электроды, закрепленные на голове, измеряется разница потенциалов на поверхности кожи. Звуковой сигнал посылается в слуховой орган через зонд в наружном слуховом проходе или наушники (ушные вкладыши). Через рецепторный аппарат барабанной перепонки и слуховые косточки среднего уха сигнал передается в улитку (кохлеа) и там преобразовывается волосковыми клетками в электрические потенциалы. Через слуховой нерв и примыкающий слуховой канал они генерируются в стволе головного мозга (см. модуль 2). На их пути в различных местах соединения возникают синхронные разряды большого количества клеток, которые можно зарегистрировать через электроды на голове. Отсутствие ответных сигналов ствола мозга могут быть следствием нарушения в наружном, среднем или внутреннем ухе (наружные и внутренние волосковые клетки) или в слуховом нерве до ствола мозга. Следовательно, по сравнению с ЗВАОЭ КСВП охватывают большую часть слуховой системы. Однако в большинстве случаев причины раннедетских патологий слуха лежат на периферии органа слуха и определяются уже через ЗВОАЭ.
На современных измерительных приборах КСВП для регистрации применяется уровень стимуляции в 35 дБ (Hearing Level, уровень слуха), т.е. они фиксируют порог восприятия звука от 35 дБ. По сравнению с регистрацией отоакустических эмиссий для проведения регистрации потенциалов ствола мозга требуется более длительная подготовка. В зависимости от применяемого прибора на голове ребенка наклеиваются 3 одноразовых электрода или же на предназначенные кожные участки накладываются встроенные электроды. Подготовка и последующее проведение измерений должны выполняться на ребенке в состоянии сна или покоя. Регистрация на неспокойном или бодрствующем ребенке, как правило, приводит к увеличению продолжительности измерения, а также в зависимости от обстоятельств даже к негативным результатам, требующим проверки, т.к. мускульные артефакты или другие нейронные процессы могут перекрывать акустически вызванные ответы ствола головного мозга и затруднять их подтверждение. И в этом случае результат, требующий проведения контроля, не обязательно указывает на нарушение слуха, а может вытекать из неправильного проведения регистрации или плохих условий при обследовании. При проведении регистрации с помощью современных приборов скрининга при благоприятных условиях сама процедура обследования занимает примерно от 30 секунд до 3 минуты.
Илл. 2: Автоматизированная аудиометрия ствола мозга (КСВП) в рамках аудиологического скрининга новорожденных (Источник: Mack Medizintechnik)
2.1.3 ЗВОАЭ и КСВП
Оба метода, ЗВОАЭ и КСВП, обеспечивают достаточно точное разделение между положительно прошедшим тест – и, как правило, здоровым – и отрицательно прошедшим тест органом слуха, нуждающемся в последующих обследованиях. Регистрация ЗВОАЭ проводится быстрее, проще в применении и дешевле относительно стоимости прибора. К тому же этот метод чувствительнее в выявлении умеренных потерь слуха. Метод регистрации ОАЭ получил широкое распространение по всему миру. Его недостатком является более высокая чувствительность к наличию в наружном слуховом проходе остатков первородной смазки (обволакивающей новорожденных) или околоплодной жидкости в среднем ухе, как это часто проявляется в первые 48 часов жизни. Относительно нарушений звукопроведения чувствительность ЗВАОЭ значительно превосходит чувствительность КСВП. Поэтому регистрация КСВП при проведении их в первые 48 часов жизни показывает большее количество положительных результатов PASS.
В течение последних лет все большее значение во всем мире для аудиологического скрининга новорожденных приобретает комбинированный метод ЗВОАЭ-КСВП. Он включает в себя регистрацию ОАЭ и при получении отрицательных результатов одного или нескольких тестов – проведение регистрации КВСП. Такой метод соединяет преимущества быстрого проведения измерения, низкого порога обнаружения (30 дБ) и низкой стоимости расходных материалов регистрации ОАЭ с преимуществами более высокой специфичности и охвата более длинного участка системы слуха при регистрации КСВП.
2.2. Процесс проведения скрининга слуха новорожденных
Единые правила по организации проведения неонатального аудиологического скрининга в разных странах еще не введены.
В Германии с 01.01.2009 г. Универсальный аудиологический скрининг новорожденных (т.е. скрининг проводится каждому новорожденному) проводится в законодательном порядке и оплачивается больничными кассами. Он должен быть выполнен на каждом ухе посредством регистрации ЗВОАЭ или КСВП не позднее 3-го дня жизни новорожденного. Для детей из группы риска как метод скрининга предусматривается исключительно КВСП. У недоношенных детей обследование должно быть сделано не позднее рассчитанной даты рождения в положенные сроки, у больных детей или с множественными пороками развития, учитывая дополнительные патологии и необходимые клинические мероприятия – не позднее завершения 3-го месяца жизни. При отрицательном результате первого теста посредством ЗВОАЭ или КВСП необходимо провести контрольный тест КВСП на обоих ушах, по возможности, в этот же день, но не позднее 10-х суток жизни. При отрицательных данных повторного, контрольного обследования КВСП необходимо провести полную аудиологическую конфирмационную диагностику до завершения 12-й недели жизни ребенка. До 6-месячного возраста следует начать соответствующую терапию (слухопротезирование и раннее вмешательство/абилитацию).
2.3. Общие условия программы скрининга
Аудиологический скрининг новорожденных является комплексным механизмом со многими компонентами. Его действенность в полном объеме возможна лишь в том случае, если все его процессы надежно отрегулированы и согласованы между собой по времени. Для универсального, т.е. всеохватывающего, скрининга слуха необходимо не только располагать техникой для скрининга, но и соблюдать основные условия для организации успешной комплексной программы скрининга в определенном регионе или стране: а именно, перенос раннего вмешательства на более ранние сроки по сравнению с прежней практикой до введения систематического скрининга.
Проблема, почему и при скрининге слуха новорожденных диагностика не всегда делается своевременно, зависит от многих различных факторов, которые могут препятствовать раннему вмешательству. Если, например, результаты теста отрицательны, то через несколько дней ребенку необходимо пройти контрольный тест. Где ребенку будет проведен квалифицированный контроль? На когда будет назначена дата обследования? Придут ли родители с ребенком на контрольный тест? Доверяют ли родители результатам первого скрининга? Что произойдет, если скрининг-контроль опять покажет отрицательный результат? Кто может точно диагностировать нарушение слуха ребенка? Когда можно начинать терапию? Какого она будет качества?
Процедуру скрининга можно считать завершенной только тогда, когда нарушение слуха либо полностью исключается, либо диагностируется однозначно и в полном объеме, при назначении терапевтических мероприятий по раннему вмешательству и начале их проведения.
2.3.1 Разъяснительная работа с родителями
Большое влияние на участие в аудиологическом скрининге новорожденных оказывает разъяснительная работа с родителями и предоставление им письменной информации о преимуществе скрининга. Чем известнее в регионе скрининг, тем чаще родители просят о проведение этого теста их ребенку. Группа „отказчиков“ очень незначительна, чтобы уделять ей здесь внимание. Значительно больше группа „равнодушных“, не ожидающих такого теста, не знающих о нем и поэтому ничего не предпринимающих, чтобы их ребенку был сделан скрининг слуха.
При отрицательном результате теста, требующем контрольного проведения, необходимо провести выяснение возможных причин. В первые дни жизни ребенка они часто вызваны проблемами передачи звука по причине остатков первородной смазки или околоплодных вод, что совершенно не страшно, т.к. при проведении контроля скрининга через несколько дней в 90% всех аналогичных случаев показывается положительный результат. У недоношенных детей часто стоит выполнять регистрацию потенциалов ствола мозга не ранее рассчитанного дня рождения в положенные сроки. Точно так же отрицательный результат теста может указывать на патологию функции системы слуха. Поэтому после скрининга в любом случае нужно избегать высказываний, предположений и тенденций как по поводу диагностики, так и по поводу причин отрицательного результата. В зависимости от уровня образованности специалиста, проводящего тест, можно услышать такие отговорки: „Прибор иногда ошибается“ или „Это из-за околоплодной жидкости“. Проблематика при этом очевидна. Специалист, приводя оправдывающие доводы, вызывает такое же действие у родителей. Проведение контрольного тест они считают не нужным, ведь для отрицательного результата есть конкретные причины и объяснения. Родителей, получивших разъяснение подобного рода, очень трудно убедить позднее в необходимости проведения контроля для их ребенка. Хороший специалист должен разъяснить родителям весь спектр возможных вариантов и необходимость своевременного и квалифицированного контроля.
2.3.2 Служба отслеживания
Задачей службы отслеживания является дальнейшее сопровождение детей после выписки из родильных медицинских учреждений до прохождения ими в случае необходимости повторного контрольного скрининга или диагностики. Речь идет о детях, покидающих родильное отделение без положительного результата на оба уха (односторонний отрицательный скрининг в большинстве случаев больше не отслеживается). Отслеживание необходимо, потому что родители на отрицательный результат реагируют совершенно по-разному. Такое поведение родителей частично можно объяснить, потому что „сообщения о патологии“ в психологической связке родители-ребенок принципиально допускаются очень плохо. Тот факт, что без механизма отслеживания только 50% родителей приносят своего ребенка на контрольный тест, дает представление о том, как часто у родителей включается механизм психологической защиты, и они просто вытесняют мысли по этой тематике после выписки из роддома.
Через письма-напоминания и телефонные звонки родителям дается понять о необходимости проведения контроля органа слуха в соответствующем специализированном медицинском учреждении. Эта работа должна выполняться региональными координирующими инстанциями систематически, по отработанной схеме.
2.3.3 Контрольно-диагностический этап (follow-up)
Под контрольно-диагностическим этапом понимается перепроверка отрицательных результатов скрининга при помощи диагностических средств. Для этого в специализированных медицинских учреждениях существуют различные методики, специально направленных на диагностирование детских нарушений слуха. Качество диагностики и терапии в большой мере зависит от квалификации и опыта работы специалистов. Как правило, в этом же учреждении начинаются терапевтические мероприятия по раннему вмешательству и определяются их цели.
Конфирмационную (подтверждающую) диагностику выполняют врачи-оториноларингологи или аудиологи-педиатры, специализирующиеся на детской диагностике. Так как дети не могут активно сотрудничать при определении диагноза, то для выяснения вида, локализации и степени патологии слуха применяются различные методы измерения (см. Также модуль 2). Термин „педиатрическая аудиология“ уместен, если наряду с аудиометрическими методами во внимание принимаются причины и лечение, медицинское сопровождение и слухопротезирование, а также речевое развитие детей с нарушением слуха. Проверка слуха у детей должна выполняться опытными специалистами, чтобы избегать как ложноположительных, так и ложноотрицательных результатов. Важнейшими методами обследования можно назвать регистрацию отоакустических эмиссий по диагностическому методу, частотноспецифичную аудиометрию по слуховым вызванным потенциалам мозга, тимпанометрию в высоких и низких диапазонах звука, а также рефлекторную аудиометрию младенцев (см. Модуль 2). Для дифференцированной диагностики необходимо также выяснить возможные причины заболевания (этиологию), сделать прогноз и составить план терапевтических мероприятий. Контрольно-диагностический этап может и должен следовать непосредственно после проведения повторного контрольного скрининга. Диагноз может быть установлен в первые недели жизни ребенка. Раннее вмешательство и реабилитация могут быть начаты своевременно. До завершения 3-месячного возраста все дети должны быть продиагностированы!
2.3.4 Начало терапии
Слухопротезирование и терапия детских нарушений слуха претерпели кардинальные преобразования в связи с прогрессом в области медицины и техники. Современные слуховые аппараты и, в особенности, кохлеарные имплантаты (КИ) дают возможность войти в мир звуков даже детям с глухотой или высокой степенью тугоухости .
Принципиально слухоулучшающие операции или слухопротезирование можно проводить в раннем детском возрасте, начиная с 2-месячного возраста. Слухоулучшающие операции особенно принимаются во внимание для детей с врожденными расщелинами, например, расщелинами губы, челюсти и неба. В таких случаях часто необходимо проведение раннего шунтирования барабанной полости для вентиляции среднего уха, т.к. нарушенная функция неба препятствует нормальной вентиляции среднего уха. Двухсторонняя непроходимость слуховых проходов в рамках ушных аномалий оперируется в более старшем детском возрасте и требует слухопротезирования слуховыми аппаратами костной проводимости.
Слухопротезирование таких маленьких детей ставит особые требования к техникам-акустикам слуховых аппаратов, специалистам по раннему вмешательству и медицинскому персоналу. Если слухоречевое развитие ребенка значительно отстает или полностью отсутствует, несмотря на слухопротезирование, то может потребоваться кохлеарная имплантация (КИ), имплантирование электронного протеза внутреннего уха. Этот протез, имплантируемый под кожу головы, через электрические импульсы посылает прямое раздражение слухового нерва, из которого мозг спустя некоторое время тренировки производит слуховые впечатления, даже если ребенок до этого никогда не слышал. КИ приносит результаты, если причина практической глухоты лежит во внутреннем ухе, что показательно для большинства случаев, и если сохранен слуховой нерв. Этот метод терапии, посредством которого практически глухие дети могут слышать, тем успешнее, чем раньше он реализуется (см. модуль 3).
Слухопротезирование слуховыми аппаратами и КИ представляет из себя только одну часть вмешательства в рамкам многолетнего сопровождения глухого или слабослышащего ребенка, иногда даже с множественными пороками развития, и его родителей. За слухопротезированием следует интенсивная слухоречевая абилитация. Наряду с профессиональным сопровождением специалистов важную роль играет подключение родителей в терапевтический процесс (см. модули 4 и 5).
2.4 Заключение
Аудиологический скрининг новорожденных улучшает шансы на раннее диагностирование ребенка с врожденным нарушением слуха и, таким образом, на своевременное проведение раннего вмешательства. Особенно в европейских странах необходимость программы неонатального скрининга слуха не должны подвергаться дискуссии. Медицинские и технические возможности скрининга достаточно хорошо исследованы и постоянно развиваются далее.
Программы аудиологического скрининга новорожденных экономически относительно малозатратны и могут охватывать всех новорожденных без исключения.
При раннем выявлении и лечении нарушений слуха эти дети получают равные шансы на развитие, получение образования и профессии, как и дети, рожденные с нормальным слухом.
2.5 Контрольный тест
Позволяет ли аудиологический скрининг новорожденных определить нарушение слуха?
а) Нет, аудиологический скрининг лишь дает отправную точку вероятности наличия функционального нарушения слуха, которое может быть подтверждено только в ходе дальнейшего диагностического обследования. Скрининг и диагностика должны проводиться через короткий интервал времени.
б) Да, так как большинство детей проходят тест с положительным результатом, то в оставшейся группе детей с результатами, требующими повторного проведения теста, вероятность нарушения слуха очень высока.
в) Да, иначе такой скрининг слуха не было бы смысла рекомендовать. Но методы скрининга должны быть пригодными, а результаты теста должны анализироваться автоматически, чтобы даже неопытные специалисты могли установить точный диагноз.
г) Нет, аудиологический скрининг не является диагностическим методом. Он служит для возможности исключения нарушений слуха у большинства детей на ранней стадии развития. Непрохождение теста является основанием для более внимательного наблюдения за дальнейшим слухоречевым развитием этого ребенка.
Можно ли после скрининга слуха знать точно, слышит ребенок или нет?
а) Да, по результатам делается различие между нормально слышащими детьми и детьми с нарушением слуха.
б) Нет, примеры показывают, что тесты еще не достаточно достоверны.
в) Нет, дети, не выдержавшие тест, должны обязательно пройти его повторно в короткий срок.
г) Да, по результату скрининга дается достаточно точный ответ.
Какое число родителей в процентном соотношении приносят своего ребенка для контрольного обследования в случае, если результат скрининга требует проверки?
а) примерно 80%
б) примерно 75%
в) примерно 50%
г) примерно 25%
Служба отслеживания служит для:
а) отслеживания и сопровождения детей, показавших при скрининге необходимость проведения повторного контроля.
б) написания писем-напоминаний родителям детей, отсеянных при скрининге для контроля.
в) несения ответственности за проведение скрининга и сопровождение детей до исполнения контрольного обследования.
г) прослеживание за детьми, показавшими сомнительный результат, не прошедших тест или прошедших скрининг частично, до получения окончательного результата, в случае необходимости до начала терапии.
Под контрольно-диагностическим этапом (follow-up) понимается:
а) повторный прием в медицинском учреждении ребенка, не прошедшего скрининг.
б) контроль результата скрининга, вызывающего сомнения, в родильном или другом медицинском учреждении.
в) слухопротезирование в специализированном учреждении.
г) конфирмационная (подтверждающая) диагностика в специализированном (детском аудиологическом) учреждении.
Когда должен проводиться контрольно-диагностический этап?
а) В течение первых недель жизни ребенка, но не позднее завершения 3-месячного возраста.
б) Не ранее 3-месячного возраста, но не позднее 6-месячного.
в) Не ранее исполнения первого года жизни.
г) Лишь после подтверждения сомнительного результата лечащим врачом-педиатром, но потом без всякого промедления (менеджмент раннего вмешательства).
В какой промежуток времени должна начаться терапия раннедетских нарушений слуха?
а) Самое позднее до завершения 3-го года жизни (возраст детского сада).
б) Самое позднее до завершения 6-месячного возраста.
в) Самое позднее до завершения 2-месячного возраста.
г) Самое позднее до завершения 2-го года жизни.
Правильные ответы: 1г, 2в, 3в, 4г, 5г, 6а, 7б
Литература
Hildmann A (2008): Frühkindliche Hörstörung — eine interdisziplinäre Aufgabe. Sprache Stimme Gehör 32, 2-5
Joint Committee on Infant Hearing (2007) Year 2007 Position Statement: Principles and Guidelines for Early Hearing Detection and Intervention Programs. Pediatrics 120,898-921 http://www.pediatrics.org/cgi/content/full/120/4/898 (07.02.2009)
Klinke R (2008): Hören lernen — die Bedeutung der ersten Lebensjahre. Sprache Stimme Gehör 32, 6-11
Yoshinaga-Itano C (2003): From Screening to Early Identification and Intervention: Discovering Predictors to Successful Outcomes for Children With Significant Hearing Loss. Journal of Deaf Studies and Deaf Education 8:1, 11-30